تحریر: عروبہ جمال
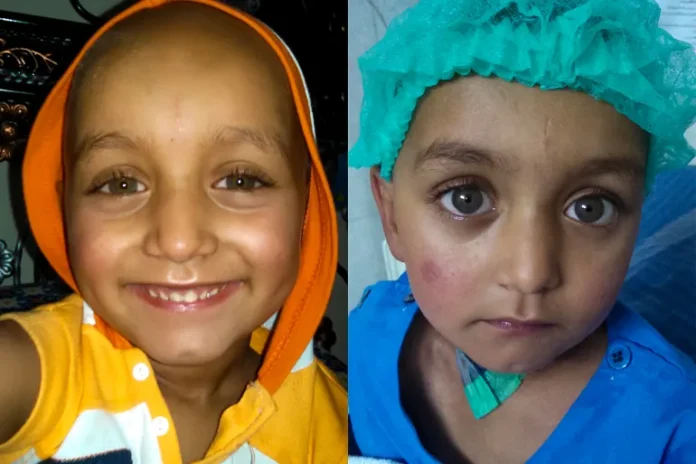
لاہور اور کراچی، پاکستان — جب بخار چڑھتا ہے تو عبدالہادی نادر کا چھوٹا سا جسم جلد ہی نڈھال ہو جاتا ہے۔ اس کی جلد زرد پڑ جاتی ہے، کھانے سے انکار کرتا ہے، اور اس کی ماں رمشہ نادر فوراً سمجھ جاتی ہے کہ اس کا مطلب کیا ہے — اب خون لگوانے کا وقت آ گیا ہے۔
لاہور کے ایک پُرسکون مگر رش زدہ کلینک میں رمشہ اپنے ساڑھے تین سالہ بیٹے کو گود میں لیے دیگر خاندانوں کے درمیان بیٹھی ہے جن کے بچے بھی اسی کیفیت میں ہیں۔
عبدالہادی ان میں سب سے کم عمر ہے۔ اس کے اردگرد بچے خاموش بیٹھے ہیں، کچھ کو خون چڑھایا جا رہا ہے اور ان کی رگوں میں ڈرپس لگی ہوئی ہیں۔ قریب ہی ایک ماں اپنے بارہ سالہ بیٹے کی ریکلائننگ کرسی کے پاس بیٹھی اس کی ٹانگیں سہلا رہی ہے۔
رمشہ اپنے بیٹے کو ساتھ والی کرسی پر بٹھاتی ہے اور اسے اپنا موبائل فون پکڑا دیتی ہے۔ چھوٹا بچہ ایک ویڈیو میں محو ہو جاتا ہے — ایک طویل دن کے لیے وقتی طور پر پرسکون۔
رمشہ اس خون کے انتظار میں ہے جو چند ہفتوں کے لیے اس کے بیٹے میں توانائی بحال کر دے گا۔
"جب اسے خون لگتا ہے”، 22 سالہ رمشہ دھیمی آواز میں کہتی ہے، "تب وہ سب کچھ کھاتا ہے۔”
یہ ایک معمول بن چکا ہے — ہر ماہ صبح سے شام تک کے طویل دورے، اور اپنے بچے کو بیماری اور زندگی کے درمیان ڈولتے دیکھنے کا درد۔
صرف نو ماہ کی عمر میں عبدالہادی کو بیٹا تھلیسیمیا میجر کی تشخیص ہوئی — ایک شدید جینیاتی خون کی بیماری جس میں جسم غیر معمولی ہیموگلوبن بناتا ہے، نتیجتاً مریض دائمی خون کی کمی کا شکار رہتا ہے۔ اس بیماری کا واحد علاج باقاعدہ خون کی منتقلی ہے۔
رمشہ کو تھلیسیمیا کے بارے میں پہلے ہی علم تھا۔ اس کے شوہر کے بھتیجے کی نو سال کی عمر میں اسی مرض سے موت ہو چکی تھی۔ وہ بچہ باقاعدہ خون کی منتقلی نہیں کرا پاتا تھا اور مرنے سے قبل اسے ہر تین دن بعد نئے خون کی ضرورت پڑتی تھی۔
اس سب کے باوجود رمشہ اپنے بیٹے کے مستقبل کے بارے میں پر امید ہے۔ وہ دھیرے سے کہتی ہے، "وہ پڑھے گا، ڈاکٹر بنے گا، ان شاء اللہ۔”
پاکستان میں تقریباً ایک لاکھ افراد مختلف اسپتالوں میں تھلیسیمیا میجر کے مریض کے طور پر رجسٹرڈ ہیں، اور ہر سال پانچ ہزار سے زائد بچے اس بیماری کے ساتھ پیدا ہوتے ہیں، اگرچہ اس سے مرنے والوں کے درست اعداد و شمار دستیاب نہیں۔ لیکن ایک ایسے ملک میں جہاں اس بیماری کے ساتھ پیدا ہونے والے بچے کی اوسط عمر صرف دس سال ہے، رمشہ جیسے خاندان باقاعدہ خون کی منتقلی کے ایک نہ ختم ہونے والے چکر میں جکڑے ہوئے ہیں۔
جینیاتی عارضہ
پاکستان ان ممالک میں شامل ہے جو "تھلیسیمیا بیلٹ” کہلاتے ہیں — یعنی وہ خطہ جہاں یہ بیماری زیادہ عام ہے، جو افریقہ، بحیرہ روم، مشرق وسطیٰ، برصغیر، جنوب مشرقی ایشیا، میلنیزیا اور بحرالکاہل کے جزائر تک پھیلا ہوا ہے۔
ماہرین کے مطابق، اس بیماری کی زیادہ شرح ممکنہ طور پر ملیریا کے خلاف جینیاتی تحفظ کے طور پر ابھری۔ یہ بیماری ان علاقوں میں زیادہ عام ہے جہاں ملیریا ماضی یا حال میں پایا گیا ہو۔
یورپی جرنل آف ہیومن جینیٹکس میں 2021 میں شائع ایک تحقیق کے مطابق، تھلیسیمیا میجر پاکستان میں سب سے عام جینیاتی عارضہ ہے۔
رمشہ اور اس کے شوہر کو یہ علم تب ہوا کہ وہ دونوں اس بیماری کے جینیاتی حامل ہیں، جب ان کے بیٹے میں یہ مرض تشخیص ہوا۔ جینیاتی حامل (Carriers) ہونے کا مطلب ہے کہ ان میں تھلیسیمیا مائنر یا تھلیسیمیا ٹریٹ پایا جاتا ہے — یعنی ان کے کروموسوم میں ماں یا باپ سے ایک تبدیل شدہ جین موجود ہے۔ جبکہ تھلیسیمیا میجر میں بچے کو یہ جینیاتی تبدیلی دونوں والدین سے وراثت میں ملتی ہے۔
فاطمید فاؤنڈیشن کے مطابق — جو پاکستان میں تھلیسیمیا اور دیگر خون کی بیماریوں کے علاج اور بلڈ بینکوں کے ذریعے خدمات انجام دینے والی ایک غیر سرکاری تنظیم ہے — ملک میں تھلیسیمیا کے کیریئرز کی شرح تقریباً 5 سے 7 فیصد ہے، یعنی 25 کروڑ سے زائد آبادی میں 1.3 سے 1.8 کروڑ افراد اس جین کے حامل ہیں۔
ایسے افراد میں بیماری ظاہر نہیں ہوتی اور وہ عام طور پر علامات سے محفوظ رہتے ہیں، مگر اگر دونوں والدین کیریئر ہوں تو ان کے بچے میں تھلیسیمیا میجر پیدا ہو سکتا ہے، جسے زندگی بھر خون لگوانا پڑے گا۔
نور تھلیسیمیا فاؤنڈیشن کے میڈیکل ڈائریکٹر ڈاکٹر حسیب احمد ملک، جہاں عبدالہادی اور دیگر بچے مفت علاج پاتے ہیں، وضاحت کرتے ہیں:
"اگر دونوں والدین کیریئر ہوں، تو ہر حمل میں 25 فیصد امکان ہوتا ہے کہ بچہ تھلیسیمیا میجر کے ساتھ پیدا ہو۔”
ڈاکٹر ملک اپنے سادہ سے دفتر میں بیٹھے سمجھاتے ہیں کہ ایسی شادی میں 25 فیصد امکان صحت مند بچے کا ہوتا ہے، 50 فیصد امکان کیریئر بچے کا، اور 25 فیصد امکان اس بیماری کے شدید ورژن کے ساتھ بچے کا۔
خاندان کو خون دینے کے لیے اکٹھا کرنا
ڈاکٹر ملک اس طویل راہداری سے گزرتے ہیں جہاں بچے خون کی منتقلی حاصل کر رہے ہیں۔ وہ سب کو نام سے جانتے ہیں۔ عبدالہادی انہیں دیکھ کر خوشی سے ہنس پڑتا ہے۔
رمشہ اور اس کے شوہر کے لیے کلینک تک کا سفر کار میں آدھے گھنٹے کا ہے، لیکن ان کے کئی مریض لاہور کے نواحی علاقوں سے غیر قابلِ اعتماد پبلک ٹرانسپورٹ پر آتے ہیں، جو طویل اور تھکا دینے والا سفر ہوتا ہے۔ ملک کے زیادہ تر علاجی مراکز بڑے شہروں میں ہیں، جس کی وجہ سے دیہی آبادی کے لیے رسائی محدود ہے۔
حتیٰ کہ جو لوگ باقاعدہ کلینک پہنچ پاتے ہیں، انہیں بھی اکثر خون کی کمی کا سامنا رہتا ہے۔ ڈاکٹر ملک کے مطابق، پاکستان میں رمضان المبارک کے دوران، شدید موسمی حالات یا وباؤں کے وقت خون کے عطیات میں نمایاں کمی آ جاتی ہے۔
پھر بھی، پچھلے برسوں میں صورتِ حال میں بہتری آئی ہے۔
ملک میں رضاکارانہ خون عطیہ کرنے کا پہلا نظام 1978 میں فاطمید فاؤنڈیشن نے قائم کیا تھا۔
فاؤنڈیشن کے چیئرمین، ریٹائرڈ لیفٹیننٹ جنرل اور سابق وزیر داخلہ (1999 تا 2002) معین الدین حیدر بتاتے ہیں:
"اس سے پہلے مایوس لوگ اسپتالوں کے باہر اپنا خون بیچتے تھے۔”
وہ یاد کرتے ہیں کہ ان کے بڑے بھائی کے دو بیٹے اس مرض میں مبتلا تھے:
"جب وہ فوجی تعیناتیوں سے واپس آتے تو خاندان کو خون دینے کے لیے جمع کرتے، اور ہم حیران ہوتے کہ آخر یہ کیسی بیماری ہے جس میں ہم سب کو خون دینا پڑتا ہے۔”
آج ان کے صرف ایک بھتیجے کی عمر چالیس سال ہے، باقی فوت ہو گئے۔
وہ کہتے ہیں کہ گزشتہ دہائیوں میں ان جیسی تنظیموں نے ان مریضوں کی زندگیوں کو بدل دیا ہے۔
"اب ان کی عمر بڑھ گئی ہے۔ وہ اب شادی کر رہے ہیں، زندگی گزار رہے ہیں۔”
وہ مزید کہتے ہیں کہ ان کی تنظیم مریضوں کو تعلیم اور روزگار جاری رکھنے کی ترغیب دیتی ہے تاکہ وہ خود کو محدود محسوس نہ کریں۔
"ہم بہت آگے آ چکے ہیں۔”
خوابوں سے خالی مستقبل
نور فاؤنڈیشن میں دوپہر کے بعد کا وقت ہے۔ محمد احمد دلدار اپنی باری کے انتظار میں بیٹھا ہے — وہ خون جس پر اس کی زندگی منحصر ہے۔
22 سالہ محمد مسکراتے ہوئے خود کا تعارف کراتا ہے۔
گزشتہ نو برسوں سے وہ اکیلا ہی کلینک آ رہا ہے۔ وہ بتاتا ہے کہ اس کے والدین، جو آپس میں کزن ہیں، دونوں کیریئر ہیں، اور انہوں نے بچپن سے ہی اس میں نظم و ضبط پیدا کیا کہ وقت پر علاج کروائے۔
محمد کو صرف تین ماہ کی عمر میں تھلیسیمیا میجر کی تشخیص ہوئی، اور تب سے اس نے کبھی اپوائنٹمنٹ نہیں چھوڑی۔
اس کے والدین نے اسے وہ دوائیں باقاعدگی سے دیں جو خون کے ذریعے جسم میں جمع ہونے والے اضافی آئرن کو نکالنے کے لیے ضروری تھیں، تاکہ اعضاء کو نقصان نہ پہنچے۔
ڈاکٹر ملک کہتے ہیں:
"یہ بچہ اور اس کے والدین واقعی محنتی رہے ہیں۔”
وہ بتاتے ہیں کہ کبھی کبھار جب کلینک میں خون کی کمی ہو تو محمد کے والدین خاندان کے افراد سے عطیات لینے میں مدد کرتے ہیں۔
وہ مزید کہتے ہیں کہ محمد ان کے "سب سے پابند اور بہترین” مریضوں میں سے ہے۔
مگر وہ تسلیم کرتے ہیں کہ پاکستان میں آگاہی اور تعلیم کی کمی کی وجہ سے بہت سے مریض مناسب علاج نہیں کرا پاتے۔
محمد ہر پندرہ دن بعد کلینک آتا ہے، اور اپنی کار میں، جسے وہ مقامی رائیڈ ہیلنگ ایپ کے لیے چلاتا ہے، سفر کرتا ہے۔
جب بیماری کی علامات ظاہر ہونے لگتی ہیں، وہ جان لیتا ہے کہ وقت آ گیا ہے۔
وہ بتاتا ہے:
"میرا بلڈ پریشر گر جاتا ہے، بخار ہوتا ہے، کمر میں درد ہوتا ہے۔”
پھر خاموشی سے کہتا ہے:
"زندگی بہت مشکل ہے۔”
پانچ بہن بھائیوں میں سے صرف وہی اس بیماری میں مبتلا ہے۔
اگر خون نہ لگے تو وہ مختلف انفیکشنز کے رحم و کرم پر ہوتا ہے۔
ایسی ہی طویل بیماریوں نے اسے چھے چھے ماہ بستر پر محدود رکھا اور نویں جماعت میں تعلیم چھوڑنے پر مجبور کیا۔
محمد جانتا ہے کہ وہ پہلے ہی پاکستان میں تھلیسیمیا میجر کے مریضوں کی اوسط عمر سے زیادہ جی چکا ہے۔
جب اس سے مستقبل کے بارے میں پوچھا جاتا ہے تو اس کا چہرہ بجھ جاتا ہے۔
وہ آہستہ کہتا ہے:
"کبھی کبھی بہت ڈر لگتا ہے۔ لگتا ہے جیسے میں کسی بھی وقت مر سکتا ہوں۔”
وہ مزید کہتا ہے:
"میں نے کبھی اپنے لیے کوئی خواب نہیں دیکھا، کوئی منصوبہ نہیں بنایا۔ بس خون لگواتا رہوں گا اور جیتا رہوں گا۔”
علاج کی تلاش
تیرہ سالہ مدثر علی کا تعلق شمالی پاکستان کے شہر راولپنڈی سے ہے۔
اس میں سولہ ماہ کی عمر میں تھلیسیمیا میجر کی تشخیص ہوئی۔
فون پر بات کرتے ہوئے وہ یاد کرتا ہے:
"میں عام بچوں کی طرح کھیل نہیں سکتا تھا۔ جلد سانس پھول جاتا، جلد تھک جاتا۔”
مدثر کی ایک پرانی تصویر میں وہ مختلف کنیولوں سے جڑا ہوا ہے، نرم گلابی اور زرد سویٹر کے بازو اوپر موڑے گئے ہیں تاکہ پلاسٹک کی نلکیاں سینے، کلائی اور پیٹ تک پہنچ سکیں۔
مگر اب برسوں سے اسے یہ آلات نہیں لگتے — وہ ان چند خوش نصیب پاکستانیوں میں شامل ہے جو بون میرو ٹرانسپلانٹ کے ذریعے مکمل طور پر صحت یاب ہو چکے ہیں۔
اگرچہ پاکستان میں تھلیسیمیا کے مریضوں پر ایسے ٹرانسپلانٹس ہوتے ہیں، مگر ان کی تعداد اب بھی محدود ہے، کیونکہ فنڈنگ اور وسائل کی کمی ایک بڑی رکاوٹ ہے۔
پاکستان بون میرو ٹرانسپلانٹ گروپ کی 2023 کی رپورٹ کے مطابق، 2021 میں 118 ٹرانسپلانٹ سرجریاں اور 2022 میں 88 آپریشن کیے گئے۔
مدثر کی عمر اُس وقت صرف چار برس تھی جب اُس کا بون میرو ٹرانسپلانٹ ہوا۔
اُس کے والد محمد نعیم انجم نے یہ عزم کر لیا تھا کہ جب بیٹے کو تھیلیسیمیا کی تشخیص ہوئی تو وہ اُسے ہر صورت صحت یاب کروائیں گے۔
انہوں نے کہا، “میرا صرف ایک مقصد تھا — اپنے بیٹے کو ٹھیک کرنا۔”
چوالیس سالہ سرکاری ملازم اور چھ بچوں کے والد انجم نے برسوں تک مدثر کو ایک ڈاکٹر سے دوسرے تک لے جایا، جب وہ مسلسل ٹیسٹوں اور معائنوں سے گزرتا رہا۔
بالآخر اُنہیں ٹرانسپلانٹ کے آپشن کے بارے میں علم ہوا — جو خطرناک اور مہنگا تو ضرور تھا مگر واحد علاج تھا۔
انجم نے بتایا، “میں تین ڈاکٹروں کے پاس گیا۔ انہوں نے کہا کہ اسی فیصد امکان ہے کہ ٹرانسپلانٹ کامیاب ہو جائے گا۔ جیسے جیسے وہ بڑا ہوتا جائے گا — چودہ یا پندرہ سال کی عمر میں — کامیابی کے امکانات ساٹھ فیصد یا اس سے بھی کم رہ جائیں گے۔”
شاوکت خانم میموریل کینسر اسپتال و ریسرچ سینٹر لاہور میں بون میرو ٹرانسپلانٹ کے سربراہ معالج ڈاکٹر سید وقاص امام بخاری کے مطابق، یہ ٹرانسپلانٹ کم عمر بچوں میں سب سے زیادہ کامیاب رہتے ہیں، کیونکہ عمر بڑھنے کے ساتھ خطرات میں اضافہ ہو جاتا ہے۔
یہ طریقہ کار جسم کے خراب خون بنانے والے اسٹیم سیلز کو کسی عطیہ دہندہ کے صحت مند خلیات سے تبدیل کرنے پر مشتمل ہے، جو کولہے کی ہڈی یا خون سے حاصل کیے جاتے ہیں۔ اس کے بعد مریض کو مایلو ایبلیشن کے عمل سے گزارا جاتا ہے — جس میں بون میرو کو تباہ کر کے نئے خلیوں کے لیے جگہ بنائی جاتی ہے، عام طور پر کیموتھراپی کے ذریعے، جیسا کہ مدثر کے کیس میں ہوا — پھر عطیہ کردہ خلیات کو خون میں شامل کیا جاتا ہے۔ اگر یہ عمل کامیاب ہو جائے، تو یہ خلیات بون میرو میں جا کر صحت مند خون بنانا شروع کر دیتے ہیں۔
’وہ ٹھیک ہو جائے گا‘
تاہم، یہ طریقہ خطرات سے خالی نہیں۔
انفیکشن ایک ممکنہ پیچیدگی ہے۔ ایک اور خطرہ گرافٹ فیلئیر ہے، جو سات سال سے کم عمر مریضوں میں پانچ سے دس فیصد کیسز میں ہو سکتا ہے، ڈاکٹر بخاری کے مطابق۔ انہوں نے وضاحت کی، “خون کے نئے خلیات بن نہیں پاتے، یا پرانے خلیات واپس آ جاتے ہیں۔ کبھی خون کے خلیات عارضی طور پر ٹھیک ہو جاتے ہیں، مگر پھر دوبارہ گرنے لگتے ہیں۔” بخاری کے مطابق، عمر بڑھنے کے ساتھ یہ خطرہ بھی بڑھ جاتا ہے۔
ایک اور خطرہ گرافٹ ورسَس ہوسٹ ڈیزیز ہے، جس میں نئے خلیات — جو دراصل ایک نئے مدافعتی نظام کا حصہ ہوتے ہیں — میزبان کے خلاف ردعمل ظاہر کرتے ہیں۔ اس کے برعکس، گرافٹ ریجیکشن میں مریض کا مدافعتی نظام عطیہ شدہ خلیات پر حملہ کر دیتا ہے۔
جب خاندان مدثر کے لیے رات کے وقت ہونے والی خون کی منتقلی کے دوران اسپتال میں پہرہ دیتا رہا، تو انجم نے اس علاج کے اخراجات کے بارے میں معلومات اکٹھی کیں۔
۲۰۱۴ میں کراچی کے ڈاکٹروں — جہاں وہ کبھی کبھار کام کے سلسلے میں جاتے تھے — نے انہیں بتایا کہ اس طریقہ کار پر ۲۴ سے ۲۶ لاکھ روپے (یعنی اُس وقت تقریباً ۲۳ سے ۲۵ ہزار امریکی ڈالر) لاگت آئے گی۔
ڈاکٹر بخاری کے مطابق، آج ملک کے معاشی بحران اور روپے کی قدر میں شدید کمی کے بعد یہی لاگت ۵۰ سے ۷۰ لاکھ روپے (تقریباً ۱۷,۶۰۰ سے ۲۴,۷۰۰ ڈالر) تک پہنچ چکی ہے۔
یہ اخراجات پاکستان میں بیشتر لوگوں کی دسترس سے باہر ہیں، جہاں عالمی بینک کے ۲۰۲۴ کے اعداد و شمار کے مطابق فی کس جی ڈی پی ڈیڑھ ہزار ڈالر سے بھی کم ہے۔
تاہم ایک ڈاکٹر نے انجم کو راولپنڈی کے ایک فوجی اسپتال میں ٹرانسپلانٹ کے آپشن کے بارے میں بتایا، جہاں لاگت نسبتاً کم تھی، اور چونکہ وہ سرکاری ملازم تھے، اس لیے اُن کی ملازمت کے تحت ۸۰ فیصد اخراجات ادا کیے جا سکتے تھے۔
انجم پُرعزم رہے، حالانکہ رشتہ داروں اور دوستوں نے — جن کے اپنے بچے اس مرض میں مبتلا تھے — انہیں حوصلہ شکنی کرتے ہوئے کہا کہ یہ مالی بوجھ ہے اور ایسے بچے کبھی مکمل طور پر ٹھیک نہیں ہوتے۔
انجم نے یاد کرتے ہوئے کہا، “وہ کہتے تھے تم پیسہ ضائع کر رہے ہو۔”
“میں نے جواب دیا، ان شاء اللہ، میرا بیٹا ٹھیک ہو جائے گا۔”
اگلا مرحلہ عطیہ دہندہ تلاش کرنا تھا۔
کامل مطابقت والا عطیہ دہندہ
ڈاکٹر بخاری کے مطابق، ٹرانسپلانٹ کا سب سے بڑا خطرہ گرافٹ ریجیکشن ہے۔
انہوں نے کہا، “جینیاتی طور پر صرف ایک حالت میں دو افراد کا مدافعتی نظام تقریباً مکمل طور پر ایک جیسا ہوتا ہے — اور وہ ہے ہم جُڑواں (identical twin)۔”
لہٰذا ٹرانسپلانٹ میں، عطیہ دہندہ کے ہیومن لیوکوسائٹ اینٹیجن (HLA) جین کا مکمل یا قریبی مطابقت رکھنا ضروری ہے — جو جسم کے مدافعتی نظام کے توازن کے لیے نہایت اہم ہے۔ بخاری کے مطابق، عموماً بہن بھائیوں میں مطابقت کا سب سے زیادہ امکان ہوتا ہے۔
انہوں نے کہا، “ہر بہن بھائی کے لیے چوتھائی (۱ میں سے ۴) امکان ہوتا ہے کہ وہ مکمل طور پر موزوں عطیہ دہندہ ثابت ہو۔”
اگر کسی مریض کے بہن بھائی نہ ہوں، یا مطابقت نہ پائی جائے، تو کسی غیر متعلقہ عطیہ دہندہ سے مطابقت ڈھونڈنا ممکن ہے، لیکن پاکستان میں چونکہ بڑے اور مستحکم عطیہ دہندہ رجسٹری سسٹم موجود نہیں، اس لیے یہ تقریباً ناممکن ہے۔
ڈاکٹر بخاری نے کہا، “مغربی ممالک میں اس مقصد کے لیے بہت بڑی رجسٹریز موجود ہیں۔”
مدثر کے دو بہن بھائی موزوں ثابت ہوئے، جن میں سے ایک — اُس وقت کا نو سالہ بھائی مصدق — سو فیصد میچ تھا۔
مدثر کا بون میرو ٹرانسپلانٹ اپریل ۲۰۱۶ میں ہوا۔ آپریشن کے پہلے ہی دن اُس کی حالت میں نمایاں بہتری آنے لگی۔ تقریباً ایک دہائی بعد، مدثر مکمل طور پر صحت یاب ہو چکا ہے، اور ٹرانسپلانٹ کے بعد اُسے کبھی خون کی منتقلی کی ضرورت نہیں پڑی۔
انجم جذباتی لہجے میں اُس لمحے کو یاد کرتے ہیں جب مصدق نے کہا، “اب ہمارا بھائی ٹھیک ہو گیا ہے، اب وہ ہمارے ساتھ کھیل سکتا ہے۔”
آج مدثر یہ خواہش رکھتا ہے کہ وہ بڑا ہو کر ڈاکٹر بنے تاکہ دوسرے بچوں کو بھی زندگی کا دوسرا موقع مل سکے۔ اُس نے کہا، “دوسروں کو بھی یہ آپریشن کروانے کا موقع ملنا چاہیے۔”
خاندانوں پر بوجھ
تاہم پاکستان بھر میں ہزاروں بچے اور نوجوان، جیسے عبد الہادی اور محمد، کے لیے تھیلیسیمیا میجر سے مکمل صحت یابی کا خواب بون میرو ٹرانسپلانٹ کے بغیر ممکن نہیں۔
چند فلاحی اسپتال اور تنظیمیں محدود تعداد میں مفت بون میرو ٹرانسپلانٹ کرواتی ہیں، مگر ڈاکٹر بخاری کے مطابق، ان کے وسائل ہر سال محدود تعداد کے مریضوں تک ہی پہنچ سکتے ہیں۔
انہوں نے بتایا کہ اُن کے اپنے عطیہ دہندہ اسپتال میں ۲۰۲۴ میں ۷۱ بون میرو ٹرانسپلانٹ کیے گئے، جن میں سے صرف ایک مریض تھیلیسیمیا میجر کا تھا۔
مزید یہ کہ ملک کے اندر موجود ۱۲ ٹرانسپلانٹ مراکز مریضوں کی ضرورت پوری کرنے کے لیے بالکل ناکافی ہیں۔
ڈاکٹر بخاری نے کہا، “یہ توازن بالکل نہیں بیٹھتا۔”
نور فاؤنڈیشن کے ڈاکٹر ملک کا خیال ہے کہ حکومت کو قبل از نکاح خون کے ٹیسٹ کو لازمی قرار دینے کے لیے قومی سطح پر مہم چلانی چاہیے، تاکہ جوڑے معلوم کر سکیں کہ آیا وہ اس جینیاتی بیماری کے کیریئر ہیں یا نہیں۔
یہ آگاہی اُنہیں فیصلہ کرنے میں مدد دے سکتی ہے — مثلاً کسی دوسرے کیریئر سے شادی نہ کرنا یا اگر کریں تو آئندہ ممکنہ صورت حال کے لیے منصوبہ بندی کرنا۔
ملک کے مطابق، اگرچہ ملک کے چاروں صوبوں میں کچھ اسکریننگ پروگرام موجود ہیں، لیکن اکثر اوقات جب کسی جوڑے کو معلوم ہوتا ہے کہ دونوں کیریئر ہیں، تو اس کے باوجود وہ شادی یا اولاد پیدا کرنے کا فیصلہ بدلتے نہیں — خاص طور پر جب بات طے شدہ شادیوں کی ہو۔
انہوں نے کہا، “ہمارے ہاں خاندانی بندھن بہت مضبوط ہیں — اگر رشتہ طے ہو جائے تو لوگ اپنی بات واپس نہیں لیتے۔”
فی الحال، پاکستان بھر میں تھیلیسیمیا میجر کے ہزاروں بچوں کے والدین اس بیماری کے بوجھ کو خود برداشت کر رہے ہیں، اپنے بچوں کو زندہ رکھنے کے لیے بار بار خون کی منتقلی کا بندوبست کرتے ہوئے۔
لاہور میں رمشہ اپنے کمسن بیٹے کو نور کلینک لاتی رہیں گی — اِس امید کے ساتھ کہ اگلی خون کی منتقلی کسی پیچیدگی کے بغیر گزر جائے۔